心臓病
代表的な心臓病の種類
- 心臓を養う動脈(冠動脈)の病気:冠動脈疾患(虚血性心疾患)
- 心臓の弁の障害:心臓弁膜症
- 心臓の筋肉の障害:心筋症
- 心臓の機能が低下した状態:心不全
- 心臓の拍動の異常:不整脈
- 心臓を覆っている膜(心膜)や心臓の筋肉の炎症:心膜炎・心筋炎
心臓病を疑う症状
胸が圧迫された感じや胸が痛んだりする(胸痛)
心臓の病気としては、心臓を養う動脈(冠動脈)の病気である冠動脈疾患(虚血性心疾患)の可能性があります。その他、心臓を覆っている膜(心膜)や心臓の筋肉の炎症(心膜炎・心筋炎)の場合もあります。

胸がドキドキしたり脈が飛ぶような感じがする(動悸)
心臓の拍動の異常(不整脈)の可能性があります。また、心臓の弁の障害(心臓弁膜症)や心臓の筋肉の障害(心筋症)の可能性や、心臓の機能が低下して心不全をきたしている可能性もあります。
心臓の病気がなくて、貧血や甲状腺の病気があると、動悸がみられる可能性があります。

息切れ
心臓の機能が低下して心不全をきたしている可能性があります。その原因として、心臓の病気としては、心臓を養う動脈(冠動脈)の病気である冠動脈疾患(虚血性心疾患)、心臓の弁の障害(心臓弁膜症)や心臓の筋肉の障害(心筋症)などが可能性としてあげられます。心臓の病気がなくても、貧血があると、息切れがみられる可能性があります。

下肢のむくみ
心臓の機能が低下して心不全をきたしている場合があります。その原因として、心臓の病気としては、心臓を養う動脈(冠動脈)の病気である冠動脈疾患(虚血性心疾患)、心臓の弁の障害(心臓弁膜症)や心臓の筋肉の障害(心筋症)などが可能性としてあげられます。
心臓の病気がなくても、血液中のアルブミン減少(低アルブミン血症)や、腎臓の病気、甲状腺の病気なども、下肢のむくみの原因となり得ます。

主な心臓病
冠動脈疾患(虚血性心疾患)
心臓に血液を送る血管(冠動脈)に生じた障害のため、心臓の筋肉(心筋)に十分な血液(酸素)を送ることができなくなる狭心症、心筋への血流が突然途絶えて心筋が壊死(梗塞)する心筋梗塞からなり、虚血性心疾患ともいわれます。
狭心症
心臓の筋肉(心筋)に十分な血液(酸素)を送ることができない(心筋虚血)ため、一時的に胸部症状(胸の痛みや胸の圧迫感)が生じる病気です。
典型的な狭心症の症状は、動いた時(労作時)に胸骨あたりを中心とした胸の痛みや胸の圧迫感で、左腕や顎などに痛みが感じる場合もありますが、安静によって軽快します。
主たる原因は動脈硬化で、心臓に血液を送る血管(冠動脈)の内部が狭くなる(狭窄)ことによります。動いた時(労作時)には、安静時より多くの血流が必要になります。しかし、冠動脈に狭窄があると、労作時に十分な血流が送れず胸部症状がおこります。このため、このタイプの狭心症を特に労作性狭心症といいます。
動脈硬化のリスク因子には、高血圧、糖尿病、脂質異常症(コレステロールの異常)、喫煙があります。これらリスク因子のある方に胸部症状がみられれば、特に狭心症を疑う必要があります。
一時的に冠動脈が痙攣(冠攣縮)することで、心筋に必要な血流が送れなくなり狭心症が生じる場合もあります。このタイプは、安静時でも、特に夜間から早朝にかけて胸部症状(胸の痛みや胸の圧迫感)がみられ、冠攣縮性狭心症(異型狭心症)といいます。冠攣縮のリスク因子は喫煙、飲酒、ストレスです。
狭心症の中には、症状が増悪していくタイプがあります。このタイプは、不安定狭心症とよばれ、冠動脈内部の動脈硬化が進んだ箇所(プラーク)に血の塊(血栓)が形成され、血流が著しく低下し、場合によっては血流が途絶えて心筋梗塞に至ることもある危険な狭心症です。
本症の診断には、循環器専門医による問診が、とても重要です。
検査としては、まずは心電図に異常がないか、心臓超音波(心エコー)検査で心臓の動きに異常がないかを評価します。血液検査では、狭心症の原因となる動脈硬化のリスク因子について評価します。さらにホルター心電図で、心筋に必要な血流が送れていない状態(心筋虚血)がないか評価します。

心筋梗塞
心臓に血液を送る血管(冠動脈)が突然閉塞し、その先の心臓の筋肉(心筋)に血流が途絶えて、心筋が壊死(梗塞)する病気です。
主たる原因は動脈硬化で、冠動脈内部の動脈硬化が進んだ箇所(プラーク)が破れて血の塊(血栓)ができ、冠動脈が閉塞してしまうことによります。
動脈硬化のリスク因子は、高血圧、糖尿病、脂質異常症(コレステロールの異常)、喫煙です。
これらのある人に、次のような症状がみられれば、心筋梗塞を疑う必要があります。
典型的な症状は、突然生じる激しい胸痛です。
みぞおち(心窩部)、左腕や顎などに痛みが生じることもあります。
激しい胸痛が20分以上持続する場合には心筋梗塞の可能性があります。前兆となる胸痛(狭心症)が、発症までにみられる場合もありますが、突然に発症することもあります。
本症の診断には、循環器専門医による問診、心電図、血液検査、心臓超音波(心エコー)検査が行われます。心筋梗塞では、心臓の筋肉の一部が動かなくなります。心臓超音波(心エコー)検査は、心臓の筋肉の動きを評価することができるため、本症の診断にとても有効な検査です。

心臓弁膜症
心臓には、血液の流れを一方向に維持するために、4つの弁があります。
心臓の弁の働きが悪くなった状態を心臓弁膜症といいます。
代表的な弁膜症としては、大動脈弁狭窄症と僧帽弁閉鎖不全症があります。
大動脈弁狭窄症
心臓は血液を全身に送るポンプの働きをしています。
血液は、左の心室(左心室)から、大動脈を通って全身に運ばれます。その血液が心臓に逆流しないように左心室の出口にある弁が大動脈弁です。
大動脈弁狭窄症とは、この大動脈弁の開きが悪く(狭く)なり、血液を全身に送り出すのに障害が生じた状態をいいます。
狭くなった大動脈弁を通して血液を全身に送り出すため、左心室には負担がかかった状態となります。
主な原因は、加齢に伴う弁の肥厚・硬化・石灰化です。高齢化の進行とともに、この病気は増加しています。
心臓の老化のひとつともいえます。
長い期間無症状で、聴診で心雑音を指摘され、心臓超音波(心エコー)検査で診断される場合も多いです。
高度の狭窄状態が長期間続き、左心室への負担に限界が見られ出すと、息切れ、胸の痛み、気を失う(失神)などの症状がみられるようになります。
本症の診断と管理には、心臓超音波(心エコー)検査が最も重要な役割をはたします。
僧帽弁閉鎖不全症
心臓は血液を全身に送るポンプの働きをしています。
血液は、左の心室(左心室)から、大動脈を通って全身に運ばれます。その血液が全て大動脈に送り出し、左心室の手前にある左心房に逆流しないよう、左心室の入り口にある弁が僧帽弁です。
僧帽弁閉鎖不全症とは、僧帽弁が閉鎖する機構の一部に障害が生じ、左心室から左心房に血液が逆流(僧帽弁逆流)した状態をいいます。逆流した余分な血流によって、左心室と左心房に負担がかかった状態となります。
主な原因は、僧帽弁を支えている腱索の異常によって生じるもの(僧帽弁逸脱)です。
その他、心筋梗塞や心筋症による左心室の拡大に伴って僧帽弁の閉鎖不全を生じる場合(機能性僧帽弁逆流)もあります。
長い期間無症状で、聴診で心雑音を指摘され、心臓超音波(心エコー)検査で診断される場合も多いです。
僧帽弁逆流の程度が高度で長期間になると、動悸・息切れ、呼吸困難などが起こります。
本症の診断と管理には、 心臓超音波(心エコー)検査 が最も重要な役割をはたします。
心筋症
心臓は、全身に血液を送り出すポンプの役割を果たしています。
その中心的な役割をはたしているのが心室の筋肉です(心筋)。
心筋症とは、心筋の異常により、心臓の機能異常をきたす病気で、心肥大や心拡大をきたす他の病気がないにもかかわらず、肥大型心筋症および拡張型心筋症が代表的なものです。
肥大型心筋症
心肥大をきたす他の病気(高血圧や大動脈弁狭窄症)がないにもかかわらず、心筋の肥大がおこる病気で、心筋の収縮に関わる遺伝子の変異が主な原因で、家族性の発症が約半数にみられます。
無症状かわずかな症状を示すだけのことが多く、心雑音や心電図異常を指摘され、 心臓超音波(心エコー)検査 で診断される場合も多いです。症状がある場合は、不整脈に伴う動悸やめまい、運動時の呼吸困難や胸の圧迫感などがあります。
本症の診断と管理には、 心臓超音波(心エコー)検査 が最も重要な役割をはたします。
拡張型心筋症
心筋梗塞や心臓弁膜症などのような病気がないにもかかわらず、心筋の収縮する能力が低下し、左心室が拡張する病気です。
原因は明らかにはされていませんが、心筋へのウイルス感染や、自身の心筋を攻撃する抗体 (抗心筋抗体) ができること(免疫異常)が発症に関わっている可能性がいわれています。
症状には、運動時の動悸・呼吸困難や易疲労感(心不全症状)がみられます。
症状が進むにしたがい、安静時にも症状がみられるようになり、夜間の呼吸困難などをきたすようになります。
本症の診断と管理には、 心臓超音波(心エコー)検査 がとても重要な役割をはたします。
心不全
心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。
心臓が悪くなる原因には、高血圧、冠動脈疾患、心筋症、弁膜症、不整脈、先天性心疾患など様々あります。
心臓の働きが悪くなると、身体が必要とする十分な血液を全身に送り出す能力低下による症状(疲れやすい、血圧が低い)、肺や全身への血液のうっ滞による症状(動いた際の息苦しさ、息苦しくて横になれない、夜に息苦しくて目がさめる、むくみ、腹部のはった感じ)が出てきます。
心不全の診断には、 心臓超音波(心エコー)検査 が重要な役割をはたします。
血液検査では、心不全マーカーBNPの測定が役立ちます。
不整脈
心臓の拍動のリズムが不規則となったり、極端に頻度が高かったり少なかったりする状態を不整脈といいます。
心臓は刺激伝導系とよばれる電気の流れによって拍動が制御されています。不整脈は、その電気の流れや発生の異常によって生じます。
心臓の拍動頻度が極端に少ない場合(心拍数おおよそ50回/分以下)を徐脈、その逆に速くなる状態(おおよそ100回/分以上)を頻脈と呼びます。
不整脈の症状としては、ドキドキする、脈が飛ぶ、息切れ、めまい、胸が苦しい、気を失う(失神)などがあります。
不整脈の種類には各種あります。健診で指摘されることが多いものとして、期外収縮があります。
年齢とともに増加し脳梗塞の原因となる不整脈としては、心房細動があります。
期外収縮 (この項目追加です) 規則正しい脈に混じって、それより早いタイミングでみられる脈のことをいいます。
健診で指摘されることが多い不整脈です。症状としては、ドキドキする、脈が飛ぶ、胸がつまる、等があります。心臓に病気がなくてもおこる不整脈ですが、心臓の病気が原因のこともあるため、心臓専門医の診察が必要です。
検査としては、心電図、 心臓超音波(心エコー)検査 、必要に応じてホルター心電図(長時間の心電図解析検査)が行われます。
心臓の病気がないことを診断するためには、 心臓超音波(心エコー)検査 が必要です。
心房細動
心房細動が問題となるのは、まず、心臓の中の血液がよどみ、血の塊(血栓)ができる危険性があることです。
心臓の中にできた血栓は、脳の血管にとんで脳血管を詰まらせ、脳梗塞をおこす場合があります。75歳以上、心不全を起こしたことがある方、高血圧や糖尿病がある方、脳梗塞や一過性脳虚血発作を起こしたことがある方は、脳梗塞を起こすリスクが高くなります。
1回の心電図で心房細動がわかる場合もありますが、一時的に心房細動がみられる場合(発作性心房細動)には、1回の心電図ではわからないこともあります。そのような場合には、長時間心電図記録する検査(ホルター心電図)が役立ちます。発作性心房細動が繰り返されていくと、心房細動が持続する(慢性心房細動)状態になり、心臓の中に血栓ができる可能性が増えます。
また、心房細動で頻脈になると、心臓の機能が低下し、心不全という状態になる危険性があります。 心房細動の原因となる心臓病がないか、心臓の機能低下がないか、等を調べるためには、 心臓超音波(心エコー)検査 が必要です。
循環器内科の検査
当院では下記検査を行っております。
- 心電図検査
- 心臓超音波(心エコー)検査
- 動脈硬化検査(PWV:脈波伝播速度、ABI:足関節/上腕動脈血圧比)
- 頸動脈超音波(頸動脈エコー)検査
- 血液検査(心不全マーカーBNPはじめ各種)
- ホルター心電図
高血圧
高血圧とは
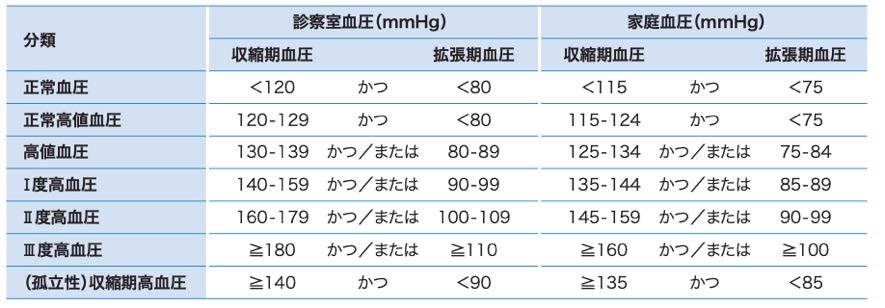
血圧が診察室で140/90 mmHg、自宅で135/85 mmHgを超えている場合に、高血圧と診断されます。
血圧の正常値は、診察室では120/80mmHg未満、自宅では115/75mmHg未満です。
正常血圧を超えるが高血圧に至らない場合は、正常高値血圧や高値血圧とされます。
高血圧の場合、その程度によって、I度からIII度に分けられます。

高血圧は動脈硬化につながる
高血圧を放っておくと、動脈の壁が硬くなり弾力性が乏しくなる状態(動脈硬化)になります。動脈硬化が進展すると動脈内にプラークができて、それが高度になると血流が悪くなります。さらには、プラークに血の塊(血栓)が付着して血管がつまる場合もあります。心臓を栄養する動脈(冠動脈)に動脈硬化が進展すると、狭心症・心筋梗塞のような冠動脈疾患(虚血性心疾患)、脳梗塞や脳出血のような脳血管疾患、腎臓機能が低下して慢性腎臓病(CKD)が起こる危険性があります。
高血圧は心不全につながる
高血圧を放っておくと、心臓の筋肉が厚くなっていき(心肥大)、そのうちに心臓の機能が低下して、動いた際に動悸や息切れがしたり、下肢にむくみができたり、体がだるくて疲れやすい状態(心不全)となります。
高血圧で行われる検査
心電図
安静時の心電図を記録することによって、心臓への影響(心肥大や冠動脈疾患の可能性)をスクリーニング的に調べます。
動脈硬化検査(PWV:脈波伝播速度、ABI:足関節/上腕動脈血圧比)
心臓から押し出された血液により生じた拍動が動脈を通じて手や足に届くまでの速度(脈波伝播速度PWV)は、動脈が硬くなると速くなります。PWVの値によって、動脈硬化の程度が推定できます。
血液検査
高血圧とともに動脈硬化の原因となる脂質異常、糖尿病、腎機能などを調べます。頻度は少ないですが、ホルモン異常による可能性を疑う場合は、各種ホルモン(アルドステロン、カテコラミン、甲状腺ホルモン、コルチゾールなど)を調べる場合もあります。
尿検査
腎臓への影響を調べます。
心臓超音波(心エコー)検査
心肥大や冠動脈疾患による心機能の低下がないかをエコー(超音波)で調べます。
頸動脈超音波(エコー)検査
頚部の動脈に動脈硬化がみられないかをエコー(超音波)で調べます。
脂質異常症
脂質異常症とは
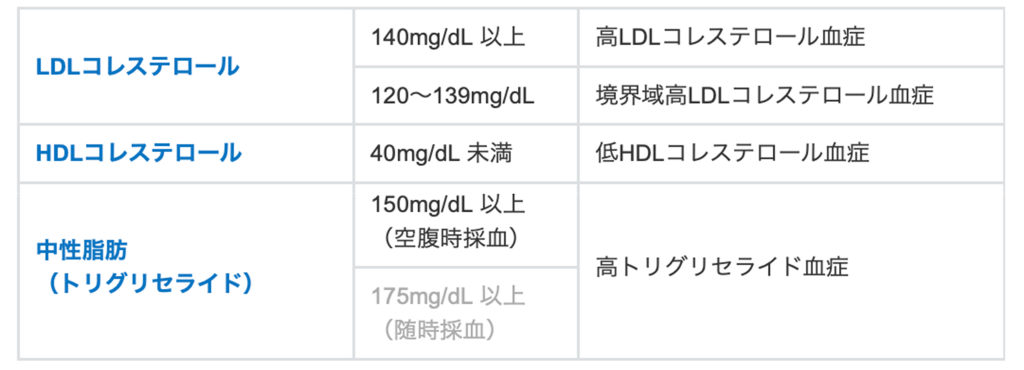
血液中には脂質(コレステロール、中性脂肪等)があります。コレステロールは細胞膜やホルモンなどのもととなる重要な物質です。血液中の脂質の値が基準値をはずれた状態を脂質異常症といいます(従来、高脂血症といわれてきました)。
脂質異常症の診断基準
脂質異常症は動脈硬化につながる
LDL(悪玉)コレステロールが多すぎると、動脈の壁が硬くなり弾力性が乏しくなる状態(動脈硬化)になります。動脈硬化が進展すると動脈内にプラークができて、それが高度になると血流が悪くなります。さらには、プラークに血の塊(血栓)が付着して血管がつまる場合もあります。そのため、LDLコレステロールが高いと、心臓を栄養する動脈(冠動脈)の動脈硬化が進み、狭心症・心筋梗塞のような冠動脈疾患(虚血性心疾患)が起こりやすくなります。また、LDLコレステロールが高いと、脳に血流を送る動脈に動脈硬化が起こり、脳梗塞が起こりやすくなります。
中性脂肪が高い場合や、HDL(善玉)コレステロールが低い場合も、冠動脈疾患(虚血性心疾患)や脳梗塞を起こしやすくなるといわれています。
さらには、脂質異常症は、慢性腎臓病(CKD)を起こすリクになるともいわれています。
脂質異常症で行われる検査
心電図
安静時の心電図を記録することによって、動脈硬化の心臓への影響(冠動脈疾患)をスクリーニング的に調べます。
動脈硬化検査(PWV:脈波伝播速度、ABI:足関節/上腕動脈血圧比)
心臓から押し出された血液により生じた拍動が動脈を通じて手や足に届くまでの速度(脈波伝播速度PWV)は、動脈が硬くなると速くなります。PWVの値によって、動脈硬化の程度が推定できます。
血液検査
脂質異常症のタイプ(高LDL血症、低HDL血症、高トリグリセライド血症など)、糖尿病、腎機能などを調べます。
尿検査
腎臓への影響を調べます。
心臓超音波(心エコー)検査
動脈硬化の影響が心臓に及んでいないか、心機能の低下がないかをエコー(超音波)で調べます。
頸動脈超音波(エコー)検査
頚部の動脈に動脈硬化がみられないかをエコー(超音波)で調べます。
動脈硬化
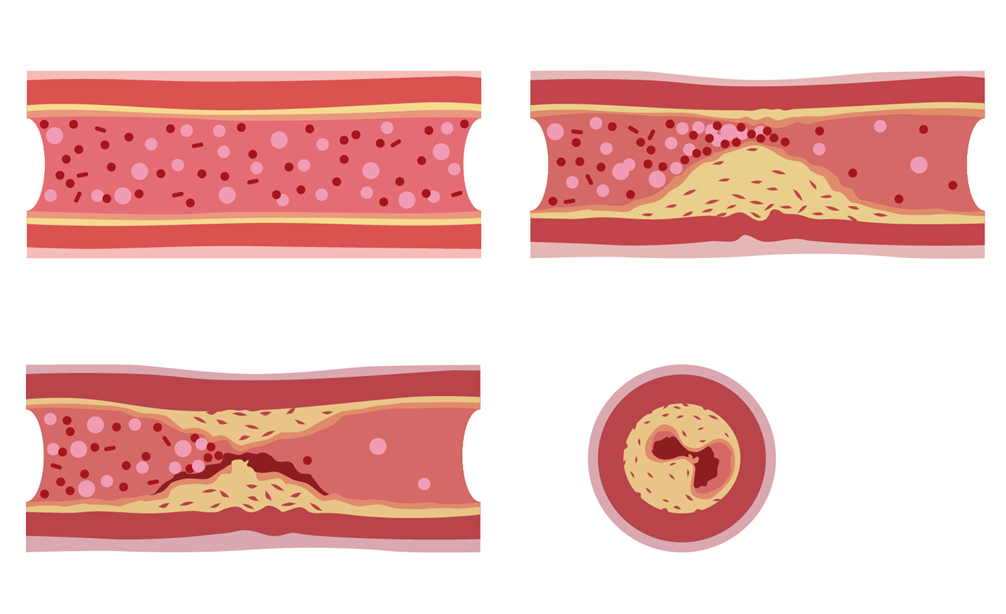
動脈硬化とは
動脈の壁が硬くなり弾力性が乏しくなった状態が動脈硬化です。
動脈硬化はさまざまな疾患の原因となる
動脈硬化は進展すると、血管の内部にプラーク(コレステロールなどが蓄積した塊)ができます。プラークが高度になると動脈内部の血流が悪くなります。さらには、プラークに血の塊(血栓)が付着して血管がつまる場合もあります。
動脈硬化が起こる動脈によって、さまざまな疾患が生じます。心臓を栄養する動脈(冠動脈)に動脈硬化が起こると、狭心症・心筋梗塞のような冠動脈疾患(虚血性心疾患)が発症するかもしれません。また、脳に血流を送る動脈に動脈硬化が起こると、脳梗塞が発症する可能性があります。腎臓の動脈に動脈硬化が起こると腎臓機能が低下して慢性腎臓病(CKD)となる危険性があります。
動脈硬化を評価する検査
心電図
安静時の心電図を記録することによって、動脈硬化の心臓への影響(冠動脈疾患)をスクリーニング的に調べます。
動脈硬化検査(PWV:脈波伝播速度、ABI:足関節/上腕動脈血圧比)
心臓から押し出された血液により生じた拍動が動脈を通じて手や足に届くまでの速度(脈波伝播速度PWV)は、動脈が硬くなると速くなります。PWVの値によって、動脈硬化の程度が推定できます。
血液検査
脂質異常症のタイプ(高LDL血症、低HDL血症、高トリグリセライド血症など)、糖尿病、腎機能などを調べます。
尿検査
腎臓への影響を調べます。
心臓超音波(心エコー)検査
動脈硬化の影響が心臓に及んでいないか、心機能の低下がないかをエコー(超音波)で調べます。
頸動脈超音波(エコー)検査
頚部の動脈に動脈硬化がみられないかをエコー(超音波)で調べます。
糖尿病
糖尿病とは
インスリン作用不足(ブドウ糖の細胞内への取り込み低下等)により、慢性的に血 糖値(血 液 中 の ブ ド ウ 糖の値)が高い状態です。
生活習慣病のひとつである糖尿病(2型糖尿病)は、過食、運動不足、肥満、ストレス等と加齢が加わり発症します。慢性的に高血糖が続くと、網膜症、腎症、神経障害、および動脈硬化症が起こります。
糖尿病の診断
空腹時の血糖値は110mg/dL未満が正常です。空腹時血糖値が126mg/dL以上あるいは随時測定した血糖値が200mg/dL以上の場合、糖尿病型とされます。空腹時血糖値が110から125mg/dLまでは耐糖能異常とされ、糖尿病の予備軍といえます。
HbA1C(グリコヘモグロビン)は、過去1−2ヶ月間の平均血糖値を反映します。 HbA1Cが6.5%以上で、同時に測定された血糖値も糖尿病型の場合、糖尿病と診断されます。
高尿酸血症
高尿酸血症とは
血液中の尿酸が高い状態で、血液中の尿酸が7.0mg/dlを超えると、高尿酸血症と診断されます。
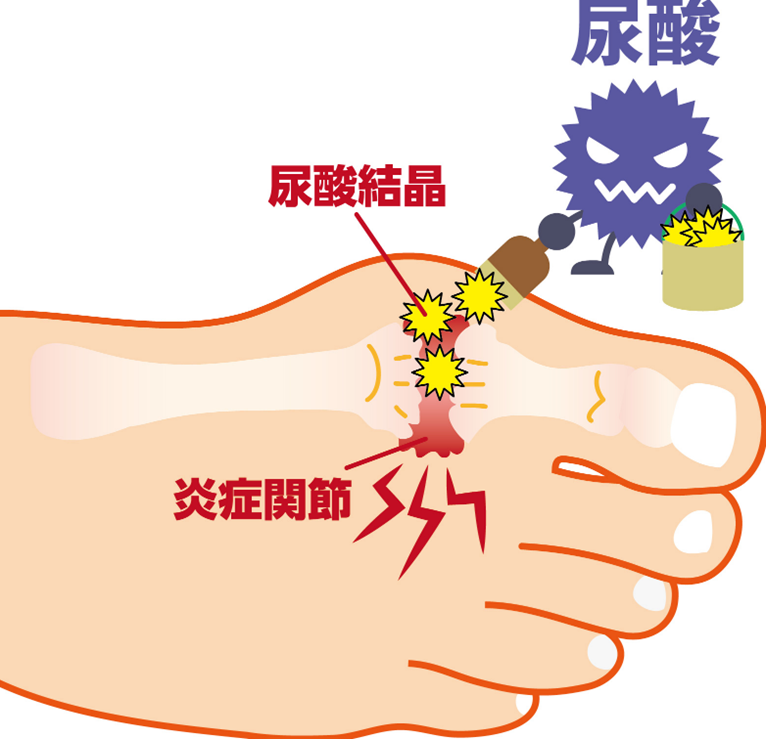
高尿酸血症は痛風や腎・尿路結石の原因
高尿酸血症を放置していると、関節内に結晶が沈着し、炎症が生じると急性関節炎(痛風関節炎)が引き起こされ、激痛が生じます(痛風発作)。また、腎臓に結石ができる場合があり、結石が尿管や膀胱に移行して激痛が生じます(尿路結石)。
貧血
貧血とは
血液中の赤血球に含まれるヘモグロビン(酸素を運ぶ役割をしている)の濃度が低くなった状態です。 ヘモグロビン値が成人男性で13.0g/dl以下、成人女性で12.0g/dl以下の場合、貧血と定義されます。貧血の原因にはいくつかありますが、もっとも多いのは鉄欠乏性貧血です。
貧血は動悸・息切れの原因となる
ヘモグロビンは鉄を含む「ヘム」という色素とたんぱく質が結合してできており、これが酸素と結合して全身に運ばれていきます。体内の鉄が減少してしまうと、ヘモグロビンも減り酸素を運搬する能力が低下し、疲れやすい、動悸や息切れ、めまいや立ちくらみ、頭痛、胸痛などの症状が起こります。

その他の栄養欠乏でも貧血が起こる
胃切除後や萎縮性胃炎などに伴うビタミン欠乏、アルコール多飲、栄養不良に伴う葉酸欠乏、銅欠乏や亜鉛欠乏で貧血を起こすことがあります。
その他の貧血の原因
慢性疾患(慢性腎臓病、関節リウマチ、甲状腺疾患など)が原因で貧血がみられることがあります。また、血液の病気に伴って貧血が見られる場合もあります。
自費診療
心臓ドック
心臓病は、わが国の死因の第二位で、その治療はもちろん、早期診断や予防が重要です。
通常の人間ドックでは、心臓に関する評価は、血圧測定・聴診・心電図までが一般的です。
これらで異常が指摘された場合にのみ、循環器内科での精査が勧められます。次のステップでの代表的な検査が、心臓の大きさや心臓の動きなどをエコー(超音波)画像で判断できる心臓超音波(心エコー)検査です。
当院の心臓ドックでは、心臓病の予防と早期診断を目的として、心臓超音波(心エコー)検査はじめ、安静時心電図検査、心不全マーカー(心臓ホルモンBNP測定)、頸動脈超音波(エコー)検査、動脈硬化検査(PWV・ABI)、AGE(終末糖化産物)検査、心臓病のリスク(脂質異常、糖尿病)、腎機能・肝機能・貧血・尿酸等を調べる血液検査、を行います。
オプション検査として、ホルター心電図(長時間心電図)(不整脈や心臓への血液循環障害が診断できます)をご用意しています。
心臓評価に有力な心臓超音波(心エコー)検査
通常の人間ドックでは、心臓に関する評価は、血圧測定・聴診・心電図までが一般的です。
これらで異常が指摘された場合にのみ、循環器内科での精査が勧められます。次のステップでの代表的な検査が心臓超音波検査です。
腹部の超音波(エコー)検査は、通常の人間ドックでも行われ、ご存知の方も多い検査です。
超音波検査を用いた心臓の検査は、人間ドックでは一般には行われないため、ご存知の方は少ないかもしれません。
しかし、心臓超音波検査は、胸に超音波装置を当てるだけで、心臓の大きさや、心臓の筋肉の厚み、心臓の動き、心臓の中の弁などに、異常がないかを判断でき、とても重要で有力な検査です。
ただし、この検査で心臓の状態を的確に評価するには、多数の経験と熟練が必要とされます。
大病院での数多くの心臓超音波(心エコー)検査の経験を役立たせるべく、心臓ドックの中核検査としてご用意しました。
心臓の病気で症状があるとは限らない
症状がなくても心臓の病気がある場合は少なくありません。
心臓機能が低下した状態(心不全)の初期段階では症状はみられません。高齢者で頻度の多い弁膜症(大動脈弁狭窄)は末期にならないと症状はみられません。
これらの診断は、心臓超音波検査が得意とするところです。
心不全マーカー(心臓ホルモンBNP)
BNP(脳性ナトリウム利尿ペプチド)は、心臓へのストレスによって心臓から分泌されるホルモンで、心臓へのストレスを和らげる作用があります。
BNPは血液から測定されますが、その値の上昇は、「心臓に負担がかかっている」状況を鋭敏に反映し、心機能の不全状態「心不全」を診断する有用なマーカーです。
心臓の老化
血管老化のように、心臓も老化していきます。心臓の老化は、心機能の不全状態(心不全)につながっていきます。心臓の血管がつまる病気(心筋梗塞)が気づかぬうちにおこっている場合もあります。
心臓の老化や心筋梗塞については、心臓超音波検査で判断できます。
当クリニックの心臓ドックで、ご自身の現在の心臓の状態をチェックし、あわせて、現在の心血管・全身の老化や身体組成を知ることで、これからの抗加齢対策を一緒に考えていきましょう。
*完全予約制です。ご希望の方は、電話予約をお願いいたします。
*初診の方は、ドック当日までに、できるだけWeb問診に入力お願いいたします。
*当日は、午前予約の方は朝食を摂らずに、午後予約の方は昼食を摂らずに、お越しください。
*受診時の服装は、タイツを避けてください。
*結果については、1週間後に来院いただき、ご説明いたします。
| 料金 | 27,500円(税込) |
| 所要時間 | 1時間程度 |
オプション検査
ホルター(長時間)心電図検査
- 心電図記録と異なり、小型の心電計を身につけて長時間(24時間)の心電図記録を行う検査です。
心臓の拍動に不整(不整脈)がないか、心臓の血液循環の障害(心筋虚血)がないかが、この検査でわかります。検査の装置をつけていても、入浴以外は、通常の生活が可能で、入院の必要はありません。 - 不整脈には各種ありますが、加齢とともに頻度が増加し、合併症が問題となる不整脈として「心房細動」があります。
心房細動が問題となるのは、心臓の中の血液がよどみ、血の塊(血栓)ができることです。
その血栓には、脳の血管にとんで脳血管を詰まらせ脳梗塞をおこす危険性があります。
1回の心電図で心房細動がわかる場合もありますが、一時的に心房細動がみられる場合(発作性心房細動)には、通常の心電図ではわかりません。動悸として症状を感じる場合もありますが、無症状の場合もあります。発作性心房細動が繰り返されていくと、心房細動が持続する(慢性心房細動)状態になり、心臓の中に血栓ができる可能性が増えます。
ホルター心電図は、発作性心房細動の診断に役立つ検査です。 - 心臓の血液循環障害(心筋虚血)は、心臓の血管(冠動脈)の動脈硬化や痙攣が原因でおこります。
胸の痛みとして症状がある場合もありますが、無症状のこともあります。24時間心電図を記録することで、これらを発見することができます。
| 料金 | 16,500円(税込) |
頸動脈超音波(エコー)検査
- 心臓超音波(心エコー)検査と同じく、超音波(エコー)を用いて、頸部の動脈(頸動脈)を観察する検査です。頸動脈は、体表面から超音波で観察しやすいため、動脈硬化を直接画像診断できます。
| 料金 | 4,400円(税込) |
動脈硬化検査(PWV:脈波伝播速度測定, ABI:足関節/上腕血圧比)
加齢とともに、動脈は硬くなっていきます(動脈硬化)。動脈が硬くなると、上肢の脈が下肢の動脈に伝わる速度(PWV:脈波伝播速度)が速くなります。上肢と下肢の間の脈が伝播する速度(PWV)を計測することで、動脈硬化の程度がわかります。動脈硬化の程度は、血管の老化を表しているといえます。
若くても、食生活の影響で、動脈硬化が始まり血管の老化が始まっている場合もあります。逆に、歳を重ねても、動脈硬化はみられず血管が若い方もおられます。
血管の老化程度を知れば、動脈硬化によっておこる心血管病の予防や早期発見につなげることができます。
また、血管の老化を抑え、血管の若返り対策(抗加齢対策)も講ずることができます。
動脈硬化が進んでしまうと、動脈内部が狭くなり、極端な場合は血管が詰まってしまいます。
下肢血圧と上肢血圧との比(ABI)が低いと、下肢動脈の内部が狭くなって、下肢の血液循環障害がおこっていると考えられます。
PWV測定と同時に、ABIも測定できますので、動脈硬化が進んだ段階も診断できます。

| 料金 | 1,430円(税込) |
AGE(終末糖化産物)検査
糖は身体のエネルギー源として重要です。タンパク質は身体を構成する重要なものです。
タンパク質に糖分が結合(糖化)すると、最終的にAGE(終末糖化産物)という物質ができ、体内に蓄積します。これは、いわゆる“こげつき”のようなものです。AGE(こげつき)の蓄積によって、血管をはじめ様々な部位に老化が進み、糖尿病、動脈硬化、高血圧、がん、腎臓病、骨粗鬆症、神経疾患(アルツハイマー病など)など様々な病気に進展していきます。また、皮膚のシミ、シワ、たるみ等の見た目にも影響します。
すなわち、AGEは身体の老化度の指標といえます。
当クリニックでは、皮膚・皮下の血管壁に蓄積されているAGEを検出できる装置を用いて、身体の老化度の評価を行います。現在の自分自身の老化度を知ることは、身体の老化を抑制し、若返り対策を講ずる(抗加齢対策)重要なファースト・ステップといえます。
【画像】
| 料金 | 1,650円(税込) |
栄養解析
人間の体は、約37兆個の細胞の集合体です。
各細胞は、毎日の食事で摂取される「栄養素」(タンパク質・糖質・脂質・ビタミン・ミネラルなど)で構成されています。
食事に気をつけている方でも、血液検査を行うと、特定の栄養素が欠乏していることが、あります。そのような栄養素の不足が、疲れやすい、なんとなく体調がすっきりしない、といった症状の原因となることがあります。
代表的な栄養素不足としては、鉄不足やビタミンB群不足があります。
その不調の原因、鉄不足かもしれません!
その疲労感、ビタミンB群不足かもしれません!

不調や疲労感の原因は栄養解析でわかります!
栄養解析は、血液検査データをもとに、「栄養状態」の解析を行うものです。
血液検査は、通常の健診や人間ドックでは検査しないミネラルの項目含め、58項目(ペプシノーゲン、ピロリ菌、ビタミンDを含む場合は65項目)にわたります。
そのため、通常の血液検査で異常なしと判定される場合でも、特定の栄養素の不足を判定できます。不足栄養素が特定できれば、食事のアドバイスと最適なサプリメント(医療機関用)等をご提案します。

的確な食事指導、医療用サプリメント、点滴療法などにより、体の材料である栄養素の不足を補い、体本来の正常な働きをサポートすることによって、体質の根本的な改善を目指します(栄養療法)。
栄養素の不足をなくして理想的な体質を獲得することは、若々しく長寿を享受するために、有効な方法のひとつです。
料金
| 58項目 | 14,300円(税込) |
| 65項目 (ペプシノーゲン、ピロリ菌、ビタミンDを含む) | 17,270円(税込) |
*ご希望の方は、電話予約をお願いいたします。
*栄養解析情報シートをダウンロードしてプリントし、必要事項を記入してお持ちください。
*受診当日までに、できるだけWeb問診に入力お願いいたします。
*当日は、午前予約の方は朝食を摂らずに、午後予約の方は昼食を摂らずに、お越しください。
食事指導
血管老化である動脈硬化のリスクとなる高血圧、脂質異常症、糖尿病等の改善や予防には、食事の改善が基本となります。
また、特定の栄養素の不足には、それらを多く含む食事の摂取が必要となります。しかし、具体的にどのような食事内容にすればよいかは、結構悩ましい問題です。
管理栄養士による食事内容の現状分析と改善点について具体的な指導を受けることで、より適正な毎日の食事摂取が可能となります。
料金
| 初回 | 4,400円(税込) |
| 2回目以降 | 3,300円(税込) |
*所要時間と追加料金:初回は30分、2回目以降は20分。時間を超過する場合は、追加料金15分2,200円(税込)
ワクチン接種
当院では、次のワクチン接種を実施しています。ご希望の方は、お電話にてご予約お願いいたします。
季節性インフルエンザワクチン
10月から1月の期間、接種実施を予定しています。
料金:9月下旬にHP上および院内に掲示予定。ご希望の方はお電話にてお問い合わせください。
帯状疱疹ワクチン
帯状疱疹とは、水ぼうそうと同じウイルスで起こる皮膚の病気です。体の神経に沿って、痛みを伴う赤い斑点と水ぶくれが帯状に生じます。上半身の胸部から背部が多く、顔面、特に目の周りにも現れることがあります。皮膚の症状が治った後も、痛みが続くことがあります。
日本人成人の90%以上に、帯状疱疹を起こすウイルスが体内に潜んでいて、加齢、疲労、ストレスなどによる免疫力の低下によって、帯状疱疹が発症するとされています。50歳代から発症率が高くなり、80歳までに約3人に1人が帯状疱疹を発症するといわれています。
50歳以上の方は、ワクチン接種で予防することができます。
当院では、2回接種するタイプのワクチン(シングリックス)を実施しています。
ご希望の方は、ご相談ください。
| 1回 | 22,000円(税込) |
肺炎球菌ワクチン
肺炎は日本人の死因で3番目に多い疾病です。肺炎の原因として重要なのが肺炎球菌によるものです。年齢があがるほど肺炎で亡くなる方の割合が増加します。
高齢者が肺炎を防ぐ方法として、「成人用肺炎球菌ワクチン」の接種があります。
インフルエンザをきっかけに肺炎にかかる人も多いため、インフルエンザの予防接種も肺炎予防対策になります。
当院では、65歳以上の方を対象としてワクチン(ニューモバックスNP)接種を行っています。すでに1回以上接種済みの方は、前回接種から5年経過している場合に接種いたします。 ご希望の方は、お電話にてご相談ください。
| 1回 | 8,800円(税込) |
医療用サプリメント
人間の体に必要なビタミン等の栄養素やミネラルを、サプリメントで口から摂取することで、栄養素の補充を行い、身体の健康維持が期待できます。
体調不調は栄養素の不足による場合があります。代表的なものとしては、鉄不足およびビタミンB群不足があります。
症状および各種検査にもとずいて、鉄不足やビタミンB群不足と考えられる場合にはヘム鉄サプリメントやビタミンB全種類を含むサプリメントの摂取がすすめられます。
当院では、医療機関専用の各種ビタミン・ミネラルのサプリメントのご提案をしています。
点滴療法
点滴療法とは
人間の体の中に必要なビタミン等の栄養素やミネラルを点滴によって静脈内に投与する栄養療法の一種です。
薬と違い、副作用の心配はほとんどありません。 栄養素を直接血管に入れるため、血中濃度を急速に上げることで、非常に高い効果を期待できます。
当クリニックでは、抗加齢対策におすすめの点滴メニューを各種用意しています。個室でリクライニングチェアに座ってリラックスして点滴を受けていただけます。
健康で丈夫な、内から美しく若々しく、体質を改善したり、若い頃の活力を望まれる方々におすすです。

マイヤーズカクテル
- マルチビタミン(ビタミンBl , B2 , B3 , B5 ,B6 , B12,ビタミンC)およびミネラルの点滴療法で、疲労回復はじめ幅広い効果が期待できます。
- かつて米国のジョン・マイヤーズ医師が風邪や喘息、慢性疲労などを栄養点滴で治療していました。その後、米国のアラン・ゲイビー医師によって2002年にマイヤーズ・カクテルとして再現されました。本点滴療法は、気管支喘息、偏頭痛発作、全身倦怠感・疲労、慢性疲労症候群、線維筋痛症、こむら返り、急性上気道炎、慢性副鼻腔炎、アレルギー性鼻炎慢性蕁麻疹、等に広く用いられてきました。
- 疲労回復効果を期待する方や抗加齢対策をお考えの方におすすめの点滴です。
料金
| 1回 | 8,800円(税込)(初回:7,700円税込) |
| 5回セット | 39,600円(税込) |
マイヤーズカクテル+グルタチオン点滴
- マイヤーズカクテルにグルタチオンを加えた点滴です。
- グルタチオンは、グルタミン酸、システィン、グリシンというアミノ酸を原料にして、体内で生合成されるトリペプチドといわれる物質で、健康を維持していく上での必須栄養素です。細胞内の毒物排泄、活性酸素の消去(抗酸化作用)により、細胞を活性化させる働きがあります。
- マイヤーズカクテルの効果に加えて、グルタチオンの抗酸化作用が加わり、マイヤーズカクテル以上の抗加齢効果が期待されます。
| 1回 | 9,900円(税込) (初回:8,800円税込) |
| 5回セット | 44,000円(税込) |
白玉点滴(グルタチオン+ビタミンC)
- グルタチオンにビタミンCを加えた点滴です。
- グルタチオンは、グルタミン酸、システィン、グリシンというアミノ酸を原料にして、体内で生合成されるトリペプチドといわれる物質で、健康を維持していく上での必須栄養素です。細胞内の毒物排泄、活性酸素の消去(抗酸化作用)により、細胞を活性化させる働きがあります。
- ビタミンCには、
①メラニンを生成する酵素・チロシナーゼの働きを抑える作用
②黒くなったメラニンの色を薄くする作用
③日焼けによって起こった肌荒れを治める作用や、
④コラーゲンの合成を促進して肌の弾力性を保ち肌にハリをもたせる作用、
⑤老化の原因の一つである「酸化」を抑制する作用(抗酸化作用)、等があります。 - 抗加齢対策におすすめの点滴です。
料金
| 1回 | 7,700円(税込)(初回:6,600円税込) |
| 5回セット | 34,100円(税込) |
高濃度ビタミンC点滴+マイヤーズカクテル
- マイヤーズカクテルに含まれるビタミンやミネラルに、高濃度ビタミンCを加えた点滴です。
- 老化には、活性酸素による酸化ストレスが深く関わっています。
ビタミンCは 代表的な「抗酸化物質」で、活性酸素の攻撃から体を守り、「動脈硬化」や「皮膚の老化」に効果があるとされています。
高濃度ビタミンCを用いることで、抗加齢効果がさらに期待されます。抗加齢効果の他、疲労回復、集中力増強、健康維持等にも効果が期待されます。 - 通常の点滴療法で用いられるビタミンCに比べて高濃度のビタミンCを用いることで、抗加齢効果をより一層高めることができます。
- マイヤーズカクテルと合わせて点滴することによって、抗加齢効果に加えて、疲労回復、集中力増強、健康維持等に効果が期待されます。体の内側から健康と美をサポートするのに有益な点滴療法です。
- 当院では、高濃度ビタミンC点滴のために、それに適した信頼できる海外製のビタミンC製剤を用いています。
- 当院のおすすめは25gビタミンCですが、初回は12.5gビタミンCを受けていただいた後、2回目から25gビタミンCを受けていただけます。
- 月に1回から数回の点滴をおすすめしています。

料金
| ビタミンC 12.5g | 12,100円(税込)(初回:9,900円税込) |
| ビタミンC 12.5g 5回セット | 53,900円(税込) |
| ビタミンC 25g | 15,400円(税込)(初回:13,200円税込) |
| ビタミンC 25g 5回セット | 68,200円(税込) |
*ご希望の方は、電話予約をお願いいたします。
*点滴療法にあたっては、初回時に問診および点滴療法の説明があります。
当院初診の方には、初診料をいただいております。(初診料2200円(税込))
自費診療・料金表
心臓ドック
| 料金 | 27,500円(税込) |
| 所要時間 | 1時間程度 |
心臓ドック・オプション検査
| ホルター心電図検査 | 16,500円(税込) |
| 頸動脈超音波(エコー)検査 | 4,400円(税込) |
動脈硬化検査(PWV:脈波伝搬速度測定, ABI:足関節・上腕血圧比)
| 料金 | 1,430円(税込) |
AGE(最終糖化産物)検査
| 料金 | 1,650円(税込) |
栄養解析
| 58項目 | 14,300円(税込) |
| 61項目(ペプシノーゲン、ピロリ菌、ビタミンDを含む) | 17,270円(税込) |
食事指導
| 初回 | 4,400円(税込) |
| 2回目以降 | 3,300円(税込) |
*所要時間と追加料金:初回は30分、2回目以降は20分。超過時間追加料金15分2,200円(税込)
ワクチン接種
| 帯状疱疹ワクチン 1回 | 22,000円(税込) |
| 肺炎球菌ワクチン 1回 | 8,800円(税込) |
点滴療法
●マイヤーズカクテル
| 1回 | 8,800円(税込) (初回:7,700円税込) |
| 5回セット | 39,600円(税込) |
●マイヤーズカクテル+グルタチオン点滴
| 1回 | 9,900円(税込) (初回:8,800円税込) |
| 5回セット | 44,000円(税込) |
● 白玉点滴(グルタチオン+ビタミンC)
| 1回 | 7,700円(税込)(初回:6,600円税込) |
| 5回セット | 34,100円(税込) |
● 高濃度ビタミンC点滴+マイヤーズカクテル
| ビタミンC 12.5g | 12,100円(税込)(初回:9,900円税込) |
| ビタミンC 12.5g 5回セット | 53,900円(税込) |
| ビタミンC 25g | 15,400円(税込)(初回:13,200円税込) |
| ビタミンC 25g 5回セット | 68,200円(税込) |
*点滴療法にあたっては、初回来院時に、問診および点滴療法の説明があります(初診料2200円(税込))
